Sang de cordon : un trésor très convoité
Le sang de cordon ombilical est très précieux pour soigner certaines maladies graves. Mais la possibilité d'en faire un don est encore largement méconnue. Explications.
Cordon ombilical : quel est son rôle ?
Le cordon ombilical mesure entre 40 et 60 cm de long, 1 à 2 cm de large et il nous apporte l'oxygène et les nutriments dont nous avons besoin pendant les premiers mois de notre existence. Chacun de nous en porte une trace indélébile, une petite cicatrice : le nombril.
Le cordon apparaît dès le premier mois de vie du foetus. Au début, l'embryon qui se niche dans la muqueuse utérine, y accroche une sorte de minuscule ventouse au bout de laquelle va vite se former le placenta. C'est à partir de cet ancrage que le cordon va croître en même temps que le bébé et le placenta.
Le cordon est une sorte de gaine dans laquelle on trouve deux petites artères et une veine d'un diamètre supérieur. Elles baignent dans un fluide appelé gelée de Wharton qui les protège et donne sa tonicité au cordon.
La veine ombilicale transporte le sang oxygéné, l'eau, les sels minéraux et les divers nutriments que le placenta a transformé et stocké. Les artères ombilicales quant à elles, se chargent d'évacuer les déchets du foetus comme le gaz carbonique ou l'urée vers le placenta qui les rejettera à son tour dans le sang maternel. Le cordon est donc essentiel à la vie puisqu'il permet tous ces échanges, il sert de bouche et de nez au bébé jusqu'à sa naissance.
Naissance : quand couper le cordon ombilical ?

Dans la pratique courante, le cordon est coupé immédiatement après la sortie du bébé. Mais ne faudrait-il pas plutôt attendre quelques minutes que la circulation sanguine dans le cordon s'arrête d'elle-même avant de le couper ?
Ce débat qui anime la communauté obstétrique depuis des décennies vient d'être relancé avec une étude suédoise qui plaide en faveur de la deuxième option. Attendre quelques minutes permettrait en effet d'augmenter les réserves en fer des bébés.
À 4 mois, des carences en fer peuvent survenir chez le bébé comme l'explique le Dr Kristell Delarue, médecin généraliste : "La réserve en fer qu'ils ont accumulée pendant la grossesse dure quatre mois. À partir de ce moment-là, on peut donc voir apparaître des carences qui peuvent avoir comme conséquence, une anémie. Et l'anémie correspond à un manque de globules rouges. Les organes du corps sont moins oxygénés, on est fatigué, irritable… Et à long terme, l'anémie peut donner des troubles de développement pour l'enfant".
En France, 30% des enfants présentent des carences en fer aux conséquences parfois lourdes. Des carences qui s'expliquent par des clampages et des coupes de cordons ombilicaux trop précoces. C'est du moins ce qu'affirme un pédiatre suédois, le Pr Ola Andersson : "Un tiers du total du volume sanguin du bébé est dans le placenta et le cordon. Quand le bébé naît, on voit que le cordon est épais et bleu parce que le sang circule à l'intérieur. Mais après environ trois minutes, il devient fin et blanc, et à ce moment-là on peut le couper".
Selon l'étude d'Ola Andersson, qui a suivi environ 400 enfants pendant 48 mois, retarder la coupe du cordon augmente de 30 à 40% les réserves sanguines et donc l'apport en fer de l'enfant à la naissance. Un moyen d'éviter les carences mais surtout d'améliorer le développement de l'enfant. Quand le cordon est coupé trois minutes après l'accouchement, les enfants ont de meilleurs résultats aux tests de psychomotricité fine effectués quatre ans plus tard.
Mais pour le Dr Thierry Harvey, obstétricien, en France il serait impossible d'attendre trois minutes : "En France, le paysage est différent avec un taux de péridurales non négligeable, du coup avec non systématiquement mais fréquemment de l'ajout d'ocytocine, donc des utérus qui sont peut-être un peu fatigués. Le taux d'hémorragies de la délivrance est jugé trop important avec des risques de mort maternelle. Tous ces éléments font qu'on a donné une recommandation forte qui est celle d'utiliser de l'ocytocine dès la sortie de l'enfant, de manière à ce que l'utérus se contracte et que le placenta sorte". Résultat : les échanges entre l'utérus et le placenta vont s'arrêter.
Dans sa maternité, le Pr Harvey incite les sages-femmes à couper le cordon au niveau de la vulve de la maman, puis à purger le sang vers le bébé. Un moyen simple d'augmenter au maximum les réserves en fer des nouveau-nés.
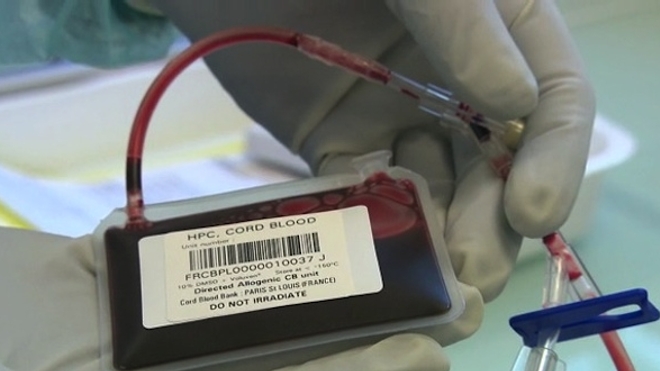
Sang de cordon : une source de cellules souches
Le sang de cordon est précieux pour le bébé, mais pas seulement. Il contient effectivement des cellules souches hématopoïétiques. En d'autres termes, des cellules sanguines en devenir (c'est-à-dire des globules rouges, des globules blancs ou encore des plaquettes). Des cellules très intéressantes pour les patients atteints par une maladie sanguine comme une leucémie par exemple. Elles permettent de relancer la production de cellules sanguines saines.
Habituellement pour traiter ces patients, on va chercher des cellules souches dans la moelle osseuse de donneurs. Encore faut-il trouver un donneur compatible. Pour cela, on cherche d'abord au sein de la fratrie, où les chances de compatibilité sont les plus importantes (de l'ordre de 1 sur 4). En l'absence de fratrie, on se tourne vers les 25 millions de donneurs de moelle osseuse inscrits dans le registre mondial. Mais dans ce cas, la chance de trouver un donneur compatible n'est plus que de un sur un million !
À cet égard, le sang de cordon offre une opportunité supplémentaire. Ce sang offre une compatibilité de l'ordre de 1 chance sur 400.000. Cette alternative est possible depuis 1988, date à laquelle la première greffe mondiale de sang de cordon a été réalisée avec succès. C'était à l'hôpital Saint-Louis à Paris. Depuis, une banque de sang de cordon a été mise en place grâce au Fonds du plan Cancer et 30.000 échantillons sont aujourd'hui disponibles.
Dans les maternités, les prélèvements continuent non pas pour augmenter les réserves, mais plutôt pour maintenir les stocks. Et peu de dons de sang de cordon sont éligibles. Ce qui fait la qualité d'un sang de cordon, c'est surtout son nombre de cellules souches hématopoïétiques. Ces cellules vont redonner naissance aux globules blancs, aux globules rouges et aux plaquettes. Il faut donc les mesurer précisément grâce à une machine.
Les échantillons sont également analysés afin de vérifier que le sang n'est pas infecté ou contaminé. Si tous les tests sont bons, l'échantillon peut alors être réduit en vue d'être stocké. En une trentaine de minutes, une centrifugeuse permet de conserver l'essentiel : les globules blancs avec les cellules hématopoïétiques et une partie des globules rouges.
Le sang de cordon est précieux mais il ne peut toutefois pas se substituer au sang provenant de la fratrie ou d'un donneur extérieur. "Il y a un inconvénient : c'est la quantité de cellules souches hématopoïétiques contenues dans le sang de cordon ombilical qui est plus faible que celle que l'on trouve dans la moelle osseuse", prévient le Pr Jerôme Larghero, chef de service de l'unité de thérapie cellulaire de l'hôpital Saint-Louis, "c'est d'ailleurs la raison pour laquelle quand on réalise des greffes de sang de cordon ombilical chez l'adulte, on réalise souvent des greffes avec deux greffons de sang de cordon ombilical pour obtenir une quantité suffisante de cellules souches hématopoïétiques".
Il faut donc trouver deux sangs de cordon compatibles, ce qui rend la tâche plus difficile. En attendant qu'un échantillon puisse bénéficier à un éventuel receveur, il est cryogénisé dans de l'azote liquide à -180 degrés. Une conservation qui peut durer éternellement.
Sur les 1.800 greffes de moelle osseuse réalisées chaque année en France à partir de donneurs, 250 à 300 sont réalisées grâce au sang de cordon.
